Что такое пренатальная диагностика
Это комплекс медицинских обследований, которые назначаются во время беременности, чтобы оценить состояние плода, его развитие и возможные генетические или врожденные особенности. Основные задачи пренатальных исследований:
- оценить правильность формирования органов и систем плода;
- выявить риск хромосомных аномалий (например, синдром Дауна);
- определить вероятность врожденных пороков развития;
- своевременно выявить осложнения во время вынашивания;
- выбрать оптимальную тактику ведения беременности и родов.
Пренатальная диагностика направлена на получение объективной информации о состоянии беременной женщины и снижение неоправданных рисков.
Следует различать понятия «скрининг» и «диагностика», так как это разные подходы. Первый не подтверждает диагноз, показывает уровень риска (низкий или высокий), безопасен, назначается для массового обследования беременных и оценки вероятности (риска) определенных нарушений.
Примером является ультразвуковой скрининг или биохимический анализ крови в I триместре. Диагностика — это использование углубленных методов (например, инвазивных процедур, таких как амниоцентез или биопсия хориона), которые позволяют подтвердить или опровергнуть наличие конкретной патологии. Особенности диагностики:
- проводится по показаниям (повышенный риск скрининга);
- дает точный результат;
- требует более тщательной оценки пользы и возможных рисков.
Говоря упрощенно, скрининг оценивает вероятность, а диагностика подтверждает факт. Раннее выявление возможных отклонений позволяет корректно планировать дальнейшее наблюдение, провести лечение во время беременности (при необходимости), подготовить медиков к особенностям родов, снизить вероятность осложнений.
В большинстве случаев пренатальная диагностика подтверждает нормальное развитие плода и снижает тревожность, предоставляя объективные данные. Она служит инструментом рационального медицинского контроля, направленного на безопасность матери и ребенка без излишнего драматизма.
Какие виды пренатальной диагностики проводятся
Современная пренатальная диагностика предполагает использование нескольких взаимодополняющих направлений:
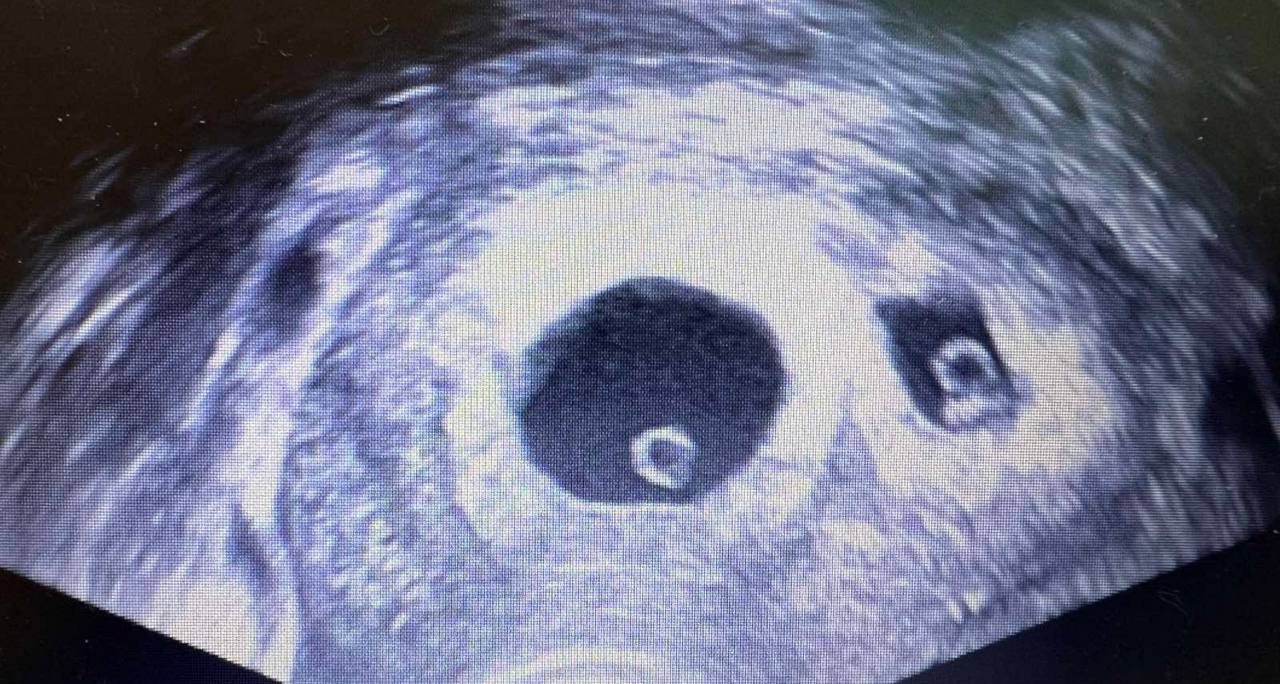
- ультразвуковое диагностирование (визуальная оценка развития плода);
- лабораторные методы (анализы крови беременной для определения биохимических маркеров);
- генетические исследования, оценивающие риск хромосомных аномалий.
Каждое направление решает свою задачу. УЗИ позволяет увидеть структуру органов, лабораторные тесты — оценить биохимические показатели, генетические методы — рассчитать вероятность нарушений хромосомного набора. Комплексный подход важен: отдельный тест не дает полной картины, тогда как совокупность данных повышает точность оценки, позволяя сформировать индивидуальную тактику наблюдения.
Скрининги I и II семестра
Скрининговое обследование во время беременности является плановым и рекомендовано всем будущим мамам. В I триместре выполняется так называемый комбинированный скрининг — ультразвуковое исследование и анализы крови на специфические маркеры. УЗИ является ключевым этапом диагностики. Биохимический анализ крови позволяет определить содержание веществ, отражающих особенности развития беременности (уровень гормонов и плацентарных белков).
Скрининг II триместра предполагает повторный ультразвуковой контроль с детальной анатомической оценкой, что позволяет выявить большинство структурных особенностей развития плода. При необходимости назначается дополнительный биохимический анализ. Отклонение показателей не является диагнозом, но используется для расчета вероятности определенных состояний. Различия скрининга I и II триместра представлены в таблице:
| Параметр | Скрининг первого триместра беременности | Скрининг второго триместра беременности |
|---|
| Срок проведения | 11-13 недель | 18-22 недели |
| Тип | Комбинированный скрининг | Анатомический УЗИ-контроль |
| Основная цель | Расчет риска хромосомных аномалий (синдром Дауна, синдром Патау, синдром Эдвардса) | Оценка анатомии плода |
| Биохимические анализы | Обязательно | По показаниям |
| Результат | Индивидуальная оценка рисков | Подтверждение нормального внутриутробного развития ребенка |
Второй пренатальный скрининг направлен на детальную анатомическую оценку плода и уточнение ранее рассчитанных рисков. По совокупности полученных результатов УЗИ и лабораторных показателей с помощью специальных программ рассчитывается риск врожденных пороков развития с учетом возраста матери, срока беременности, факторов наследственности.
Неинвазивные и инвазивные техники
Методы пренатальной диагностики различаются по уровню вмешательства. Неинвазивное тестирование предполагает проведение ультразвукового исследования и неинвазивного пренатального теста (НИПТ) — анализа крови матери с исследованием свободной ДНК плода. Последний позволяет с высокой точностью оценить перинатальный риск хромосомных аномалий без вмешательства в полость матки. Неинвазивные тесты безопасны и не повышают риск осложнений.
Инвазивная диагностика используется в случае повышенной вероятности нарушений по результатам скрининга или наличия наследственных факторов. К инвазивным методам относится амниоцентез (забор околоплодных вод для анализа клеток плода) и биопсия хориона (исследование тканей плаценты).
Они дают максимально точный результат, но назначаются по показаниям после оценки развития плода, соотношения пользы и потенциальных рисков. Инвазивные методы выполняются в специализированных центрах под контролем УЗИ. Решение о проведении такой диагностики принимается индивидуально.
Когда назначают пренатальную диагностику
Пренатальная диагностика назначается в рамках стандартного скрининга или при наличии факторов, требующих более детальной оценки. Ключевой принцип — индивидуальный подход и медицинская целесообразность с учетом клинической ситуации и результатов первичных обследований. Базовые методы пренатальной диагностики рекомендованы всем беременным в рамках стандартного наблюдения:
- ультразвуковые скрининги I и II триместра;
- биохимические анализы крови;
- расчет индивидуального риска хромосомных аномалий.
Это профилактический этап, который объективно оценивает развитие плода.
Возраст матери от 35 лет считается фактором повышенного риска хромосомных нарушений. Это не означает наличие патологии, но увеличивается статистическая вероятность аномалий, чаще рекомендуется расширенная оценка рисков, может быть предложена консультация врача-генетика и дополнительные методы обследования (например, НИПТ или инвазивная диагностика по показаниям).
Если комбинированный скрининг показывает повышенный индивидуальный риск, врач рекомендует повторное уточняющее исследование, неинвазивный пренатальный тест, при необходимости — инвазивную диагностику (например, амниоцентез). Скрининг не является диагнозом, но служит основанием для дальнейшего уточнения. Расширенная пренатальная диагностика показана, если:
- в семье есть случаи генетических заболеваний;
- у одного из родителей выявлена хромосомная перестройка;
- предыдущий ребенок имеет тяжелые врожденные аномалии;
- повышенный риск по результатам скрининга;
- осложнения во время текущей беременности;
- возраст матери старше 35 лет;
- повторные выкидыши в анамнезе;
- замершая беременность в прошлом.
Генетический скрининг беременности позволяет корректно интерпретировать результаты обследований, выбрать оптимальную стратегию дальнейших действий без излишней тревожности. В таких ситуациях консультация врача-генетика помогает оценить реальный риск и определить оптимальный объем обследований.
Цитата эксперта: «Пренатальный скрининг — это не поиск патологии, а объективная оценка развития плода. В большинстве случаев результаты подтверждают нормальное течение беременности и снижают тревожность пациентки», — врач УЗИ-диагностики.
Как происходит обследование
Пренатальная диагностика проводится поэтапно. Алгоритм построен так, чтобы сначала получить максимально информативные и безопасные сведения, а затем при необходимости перейти к уточняющим методам. Обследование проходит амбулаторно, не требует госпитализации и имеет следующую последовательность этапов:
- Консультация акушера-гинеколога и уточнение срока беременности.
- Ультразвуковое исследование.
- Забор крови на биохимические маркеры (в рамках скрининга).
- Определение индивидуального риска.
- Получение направления на дополнительные тесты (в случае показаний).
Во время УЗИ оценивается толщина воротникового пространства, состояние сердца и крупных сосудов, формирование органов, позвоночника и конечностей, объем околоплодных вод, состояние плаценты. Процедура безболезненна, длится в среднем 15-30 минут, не требует специальной подготовки (за исключением ранних сроков, когда рекомендуется умеренное наполнение мочевого пузыря).
После УЗИ (обычно в тот же день) выполняется забор венозной крови с последующим определением показателей биохимических маркеров беременности — веществ, концентрация которых используется для расчета вероятности хромосомных аномалий и некоторых осложнений. Процедура длится несколько минут, не требует анестезии, выполняется натощак или по рекомендации лаборатории. Если назначен НИПТ, также проводят забор венозной крови, но анализ происходит по другой технологии (исследуется свободная ДНК плода).
Сроки получения результатов зависят от вида исследования: биохимический скрининг требует 1-3 рабочих дня, индивидуальная оценка рисков — после получения всех данных, НИПТ — в среднем 5-10 рабочих дней, инвазивные методы (по назначению) — от нескольких дней до 2 недель в зависимости от типа анализа. По результатам врач проводит разъяснительную консультацию, формирует дальнейший план наблюдения.
Значение результатов для ведения беременности
Скрининговые тесты показывают возможность, но не наличие патологии. Риск рассчитывается с учетом анамнеза, возраста пациентки, срока беременности, УЗИ-показателей и лабораторных маркеров. Врач интерпретирует их, учитывая анамнез и данные текущего осмотра. Даже в случае повышенного риска в большинстве случаев диагноз не подтверждается. При наличии отклонений или показателей, выходящих за пределы нормы, необходима дополнительная консультация специалиста, который назначает:
- повторное экспертное УЗИ;
- неинвазивный пренатальный тест (НИПТ);
- консультацию врача-генетика;
- по показаниям — уточняющую диагностику (например, амниоцентез).
В зависимости от результатов рекомендуется стандартное динамическое наблюдение, более частый УЗИ-контроль, коррекция назначений для выявления осложнений. План ведения беременности разрабатывается индивидуально. Результаты диагностики позволяют объективно оценить состояние плода, выбрать оптимальную стратегию родоразрешения, подготовить неонатологическую команду при наличии особенностей развития. Медицинское сопровождение беременности всегда основывается на показаниях и информированном согласии пациентки.
Преимущества пренатальной диагностики в медицинском центре «Мати та дитина»
Специалисты МЦ «Мати та дитина» выполняют полный спектр пренатальных обследований в рамках наблюдения беременности и генетической диагностики. Основные преимущества такого подхода:
- Современное УЗИ-оборудование и методы. Применение актуальных технологий визуализации (в частности 3D/4D-УЗИ) и лабораторных исследований обеспечивает высокую информативность обследований на разных сроках беременности.
- Опыт и квалификация специалистов. В центре работают профессиональные УЗИ-диагносты, акушеры-гинекологи, генетики, которые сопровождают обследование, интерпретируя результаты с учетом всех медицинских факторов.
- Комплексное сопровождение. Пренатальная диагностика проводится как часть комплекса программ по ведению беременности, в состав которого входит предварительная консультация, плановые скрининги, назначение дополнительных методов (по показаниям), обсуждение результатов, дальнейшая тактика.
- Внимательное отношение к пациентам и профессионализм, о чем свидетельствуют многочисленные отзывы пациенток.
Пренатальная диагностика в центре ориентирована на высокое качество медицинской помощи, всестороннее сопровождение, персональное внимание к каждой беременной женщине.














































Отзывы