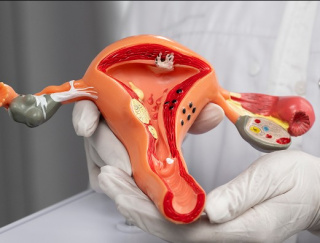
Главное отличие от традиционных методов заключается в более контролируемой глубине и площади термического воздействия. В отличие от электрокоагуляции, где зона коагуляционного некроза может быть шире, радиоволновая технология позволяет уменьшить объем поврежденных тканей и сохранить анатомическую структуру шейки матки. Это важно для женщин репродуктивного возраста, так как снижает риск формирования грубых рубцовых изменений и способствует более прогнозируемому заживлению.
Еще одним важным преимуществом, особенно в контексте сохранения репродуктивной функции, является возможность направить удаленный материал на гистологическое исследование. В случае выполнения радиоволновой эксцизии врач получает тканевый образец для морфологического анализа. Это позволяет не только провести лечение, но и подтвердить диагноз и оценить границы поражения.
Важно! Медицинские данные свидетельствуют, что радиоволновая хирургия ассоциируется с меньшей выраженностью послеоперационной боли, отека и кровопотери по сравнению с традиционными электрохирургическими методами.
Показания к проведению процедуры
Решение о проведении радиоволнового лечения шейки матки принимается после гинекологического осмотра и, как правило, после выполнения кольпоскопии. При необходимости дополнительно учитываются результаты цитологического исследования (ПАП-теста), анализа на ВПЧ и, в случае показаний, биопсии.
Самые распространенные состояния, при которых назначают удаление патологии шейки матки радиоволновым методом:
- эрозия и эктопия шейки матки — особенно если они сопровождаются воспалением или не поддаются консервативному лечению;
- цервикальная дисплазия I–III степени (CIN I–III) — патологические изменения эпителия, выявленные при биопсии или кольпоскопии;
- лейкоплакия — участки ороговения эпителия, требующие удаления и гистологического контроля;
- полипы цервикального канала;
- кондиломы и папилломы в области шейки матки.
Важно понимать: само по себе наличие изменений не является абсолютным показанием к вмешательству. Тактика зависит от характера патологии шейки матки, размера и глубины поражения, а также результатов цитологии и возраста пациентки.
Как проходит радиоволновая коагуляция
Это амбулаторная процедура, поэтому госпитализация не требуется. В быту такое вмешательство часто называют прижиганием шейки матки, хотя с медицинской точки зрения речь идет о контролируемой коагуляции или удалении измененных участков.
Женщина приходит в определенный день, а после завершения манипуляции может вернуться домой. Весь прием, включая подготовку и контрольный осмотр, обычно длится до 30–40 минут.
Перед началом коагуляции врач проводит местную анестезию шейки матки. Инъекция может сопровождаться кратковременным дискомфортом. После обезболивания большинство пациенток не чувствует боли во время самой коагуляции.
Длительность и ощущения во время процедуры
Непосредственное радиоволновое воздействие длится в среднем 5–15 минут в зависимости от площади и глубины поражения. Чаще всего пациентки отмечают умеренный тянущий дискомфорт внизу живота, похожий на ощущения в начале менструации. Выраженная боль случается редко и может быть связана с индивидуальной чувствительностью или значительным объемом обработки. После процедуры возможны:
- незначительные кровянистые выделения в течение нескольких дней;
- легкие спазмообразные ощущения внизу живота;
- редко — субфебрильная температура в первые сутки.
Уже на следующий день большинство женщин возвращается к привычному ритму жизни. Врач дает индивидуальные рекомендации относительно ограничений в период заживления.
Преимущества радиоволнового метода
Радиоволновая коагуляция широко применяется в современной гинекологии, так как обеспечивает минимальную травматизацию тканей и предсказуемое течение восстановления, что особенно важно для женщин репродуктивного возраста. На практике это означает более быстрое заживление и более короткий период ограничений по сравнению с рядом традиционных методов. Сравнение с другими методами лечения:
| Метод | Риск рубцевания | Ориентировочное заживление | Возможность гистологии | Целесообразность при планировании беременности |
|---|
| Электрокоагуляция | Умеренный | 6–8 недель | Нет | С осторожностью |
| Криодеструкция | Минимальный | 4–8 недель | Нет | Допустимо |
| Лазерная вапоризация | Минимальный | 4–6 недель | Нет | Допустимо |
| Радиоволновая эксцизия/коагуляция | Низкий | 3–4 недели | Да (при эксцизии) | Преимущественно рекомендуемо |
Отсутствие рубцовой деформации — принципиально важный момент для женщин, планирующих беременность. Рубец на шейке матки может затруднить раскрытие во время родов или стать причиной стеноза цервикального канала. Радиоволновой метод существенно уменьшает риск таких осложнений.
Среди других преимуществ, которые отмечают врачи и пациентки:
- минимальный риск кровотечения во время процедуры и после нее;
- коагуляционный эффект радиоволн — способствует снижению риска инфицирования;
- высокая точность воздействия — врач контролирует глубину и площадь в реальном времени;
- возможность провести процедуру и гистологическое исследование одновременно;
- контролируемая глубина воздействия — важная составляющая профилактики осложнений.
Совет: если вы планируете беременность в ближайшее время, обязательно сообщите об этом врачу перед назначением процедуры. Планирование возможно после полного заживления шейки матки и контрольного осмотра, который подтвердит восстановление тканей. Конкретные сроки зависят от объема вмешательства, а значит, определяются индивидуально.
Восстановление после процедуры
Послеоперационный период после радиоволновой коагуляции значительно короче, чем после большинства других методов лечения шейки матки. Полное заживление происходит примерно за 3–4 недели, хотя в отдельных случаях, например, при значительном объеме обработки, может длиться до 6 недель.
При условии правильного определения показаний и соблюдения рекомендаций в период восстановления заживление обычно происходит аккуратно, без рубцов и деформации шейки матки. В первые дни после процедуры могут быть мажущие или умеренные кровянистые выделения. Это нормально и не требует вмешательства. Если выделения становятся обильными, приобретают неприятный запах или сопровождаются температурой выше 37,5°C, следует связаться с врачом.
Рекомендации, которые необходимо соблюдать в период восстановления:
- половой покой в течение 4–6 недель или до контрольного осмотра — это важное условие нормального заживления;
- не посещать бассейн, открытые водоемы, бани и сауны;
- избегать интенсивных физических нагрузок, не поднимать тяжести;
- не использовать тампоны, только прокладки;
- не принимать аспирин и другие препараты, разжижающие кровь, без согласования с врачом.
Контрольный осмотр обычно назначается через 4–6 недель. Врач оценивает степень заживления и, если проводилась биопсия шейки матки, обсуждает результаты гистологического исследования.
Важно! Своевременный контрольный осмотр после процедуры — это важный этап. Только после него врач может подтвердить полное заживление и разрешить возвращение к обычному режиму, включая половую жизнь и планирование беременности.
Противопоказания к проведению коагуляции
Несмотря на минимальную травматизацию и хорошую переносимость, радиоволновая коагуляция подходит не всем и не всегда. Есть ситуации, в которых процедуру откладывают или выбирают другую тактику лечения. Абсолютные противопоказания (состояния, при которых процедура не проводится):
- острый воспалительный процесс во влагалище или шейке матки — сначала проводят лечение и контроль мазков;
- беременность — вмешательство откладывается до послеродового периода;
- подтвержденный инвазивный онкологический процесс шейки матки — в этом случае показано специализированное онкологическое лечение.
Относительные противопоказания (требуют индивидуальной оценки):
- нарушения свертываемости крови;
- наличие кардиостимулятора (требует консультации кардиолога);
- тяжелые системные заболевания;
- значительный объем поражения, который может потребовать эксцизионного или иного хирургического подхода.
Окончательное решение принимается после осмотра и анализа результатов обследований.
«Если были выявлены атипичные клетки или есть подозрение на дисплазию высокой степени, перед коагуляцией проводится прицельная биопсия. Лечебная тактика определяется на основании морфологического подтверждения диагноза», — рассказывает специалист медицинского центра «Мати та дитина».
Преимущества проведения процедуры в медицинском центре «Мати та дитина»
Выбор медицинского учреждения для проведения процедуры имеет значение — и не только с точки зрения комфорта или удобства расположения. Радиоволновая коагуляция относится к малоинвазивным вмешательствам, однако ее результат в значительной степени зависит от обоснованности показаний, опыта врача, качества оборудования и последующего послепроцедурного сопровождения.
В медицинском центре «Мати та дитина» процедура вписана в полноценную диагностическую и лечебную цепочку. Гинеколог, назначающий коагуляцию, сам проводит кольпоскопию, оценивает результаты мазков и гистологии, а также ведет пациентку на контрольных осмотрах.
Оборудование центра дает возможность получить весь необходимый объем диагностики на месте: кольпоскопия, лабораторные анализы, взятие материала на гистологию. Если требуется консультация смежного специалиста — эндокринолога или репродуктолога — это также решается в рамках одного учреждения.
Для женщин, планирующих беременность или готовящихся к программам ВРТ, формируется индивидуальный план лечения с учетом последующих репродуктивных этапов. Решение о целесообразности процедуры, ее объеме и оптимальных сроках принимается с учетом не только текущих изменений шейки матки, но и дальнейшей тактики — планирования беременности, стимуляции овуляции или переноса эмбриона.













































Отзывы