Що таке пренатальна діагностика
Це комплекс медичних обстежень, які призначаються під час вагітності, щоб оцінити стан плода, його розвиток та можливі генетичні чи вроджені особливості. Основні завдання пренатальних досліджень:
- оцінити правильність формування органів і систем плода;
- виявити ризик хромосомних аномалій (наприклад, синдром Дауна);
- визначити ймовірність вроджених вад розвитку;
- своєчасно виявити ускладнення під час виношування;
- вибрати оптимальну тактику ведення вагітності та пологів.
Пренатальна діагностика спрямована на отримання об'єктивної інформації про стан вагітної жінки та зниження невиправданих ризиків.
Слід розрізняти поняття «скринінг» і «діагностика», оскільки це різні підходи. Перший не підтверджує діагноз, показує рівень ризику (низький або високий), безпечний, призначається для масового обстеження вагітних та оцінки ймовірності (ризику) певних порушень.
Прикладом є ультразвуковий скринінг чи біохімічний аналіз крові у І триместрі. Діагностика — це використання поглиблених методів (наприклад, інвазивних процедур, таких як амніоцентез чи біопсія хоріона), які дозволяють підтвердити або спростувати наявність конкретної патології. Особливості діагностики:
- проводиться за показаннями (підвищений ризик скринінгу);
- надає точний результат;
- вимагає ретельнішої оцінки користі та можливих ризиків.
Говорячи спрощено, скринінг оцінює ймовірність, а діагностика підтверджує факт. Раннє виявлення можливих відхилень дозволяє коректно планувати подальше спостереження, провести лікування під час вагітності (за потреби), підготувати медиків до особливостей пологів, знизити ймовірність ускладнень.
У більшості випадків пренатальна діагностика підтверджує нормальний розвиток плода та знижує тривожність, надаючи об'єктивні дані. Вона служить інструментом раціонального медичного контролю, спрямованим на безпеку матері та дитини без надмірного драматизму.
Які види пренатальної діагностики проводяться
Сучасна пренатальна діагностика передбачає використання кількох взаємодоповнювальних напрямів:
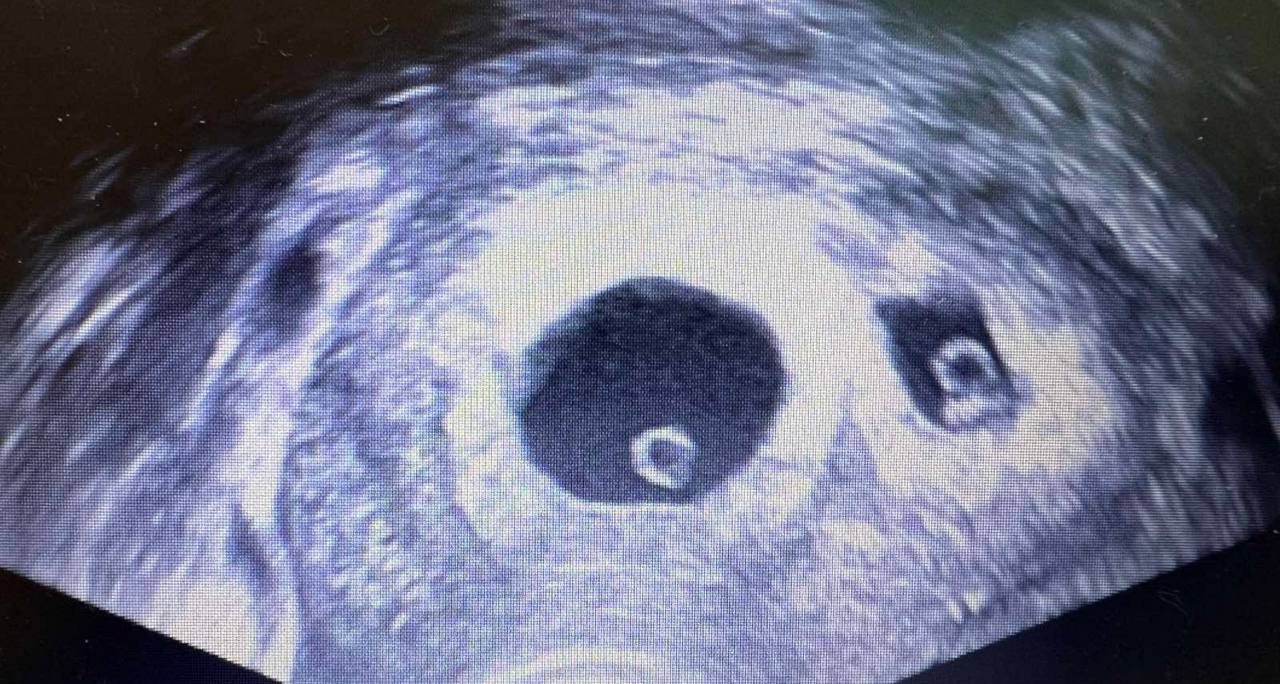
- ультразвукове діагностування (візуальна оцінка розвитку плода);
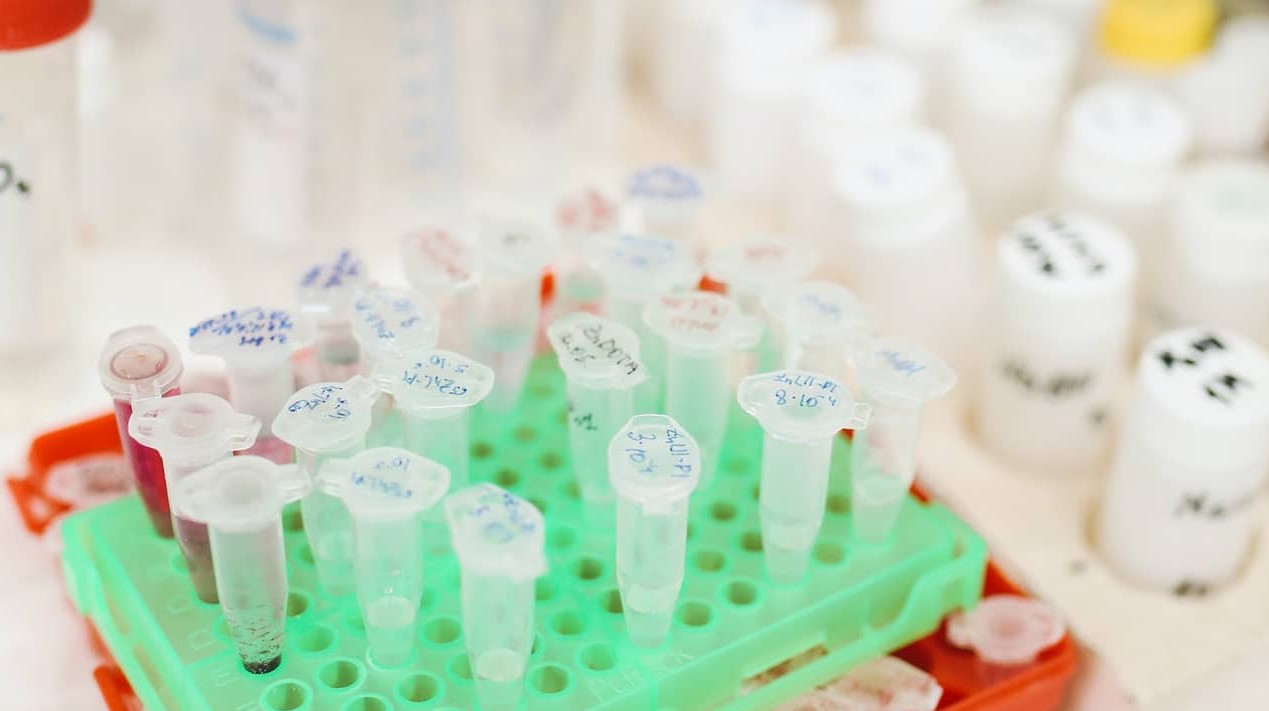
- лабораторні методи (аналізи крові вагітної для визначення біохімічних маркерів);
- генетичні дослідження, які оцінюють ризик хромосомних аномалій.
Кожен напрям вирішує свою задачу. УЗД дозволяє побачити структуру органів, лабораторні тести — оцінити біохімічні показники, генетичні методи — розрахувати ймовірність порушень хромосомного набору. Комплексний підхід є важливим: окремий тест не дає повної картини, тоді як сукупність даних підвищує точність оцінки, дозволяючи сформувати індивідуальну тактику спостереження.
Скринінги І та ІІ семестру
Скринінгове обстеження під час вагітності є плановим та рекомендовано всім майбутнім мамам. У І триместрі виконується так званий комбінований скринінг — ультразвукове дослідження та аналізи крові на специфічні маркери. УЗД є ключовим етапом діагностики. Біохімічний аналіз крові дозволяє визначити вміст речовин, які відображають особливості розвитку вагітності (рівень гормонів і плацентарних білків).
Скринінг ІІ триместру передбачає повторний ультразвуковий контроль із детальною анатомічною оцінкою, що дозволяє виявити більшість структурних особливостей розвитку плода. За потреби призначається додатковий біохімічний аналіз. Відхилення показників не є діагнозом, але використовується для розрахунку ймовірності певних станів. Відмінності скринінгу І та ІІ триместру представлені в таблиці:
| Параметр | Перший триместр вагітності | Другий триместр |
|---|
| Термін проведення | 11-13 тижнів | 18-22 тижні |
| Тип | Комбінований скринінг | Анатомічний УЗД-контроль |
| Основна мета | Розрахунок ризику хромосомних аномалій (синдром Дауна, синдром Патау, синдром Едвардса) | Оцінка анатомії плода |
| Біохімічні аналізи | Обов'язково | За показаннями |
| Результат | Індивідуальна оцінка ризиків | Підтвердження нормального внутрішньоутробного розвитку дитини |
Другий пренатальний скринінг спрямований на детальну анатомічну оцінку плода та уточнення раніше розрахованих ризиків. За сукупністю отриманих результатів УЗД та лабораторних показників за допомогою спеціальних програм розраховується ризик уроджених вад розвитку з урахуванням віку матері, терміну вагітності, факторів спадковості.
Неінвазивні та інвазивні техніки
Методи пренатальної діагностики розрізняються за рівнем втручання. Неінвазивне тестування передбачає проведення ультразвукового дослідження та неінвазивного пренатального тесту (НІПТ) — аналізу крові матері з дослідженням вільної ДНК плода. Останній дозволяє з високою точністю оцінити перинатальний ризик хромосомних аномалій без втручання у порожнину матки. Неінвазивні тести безпечні та не підвищують ризик ускладнень.
Інвазивна діагностика використовується у разі підвищеної ймовірності порушень за результатами скринінгу або наявності спадкових факторів. До інвазивних методів належить амніоцентез (забір навколоплідних вод для аналізу клітин плода) та біопсія хоріона (дослідження тканин плаценти). Вони дають максимально точний результат, але призначаються за показаннями після оцінки розвитку плода, співвідношення користі та потенційних ризиків. Інвазивні методи виконуються у спеціалізованих центрах під контролем УЗД. Рішення щодо проведення такої діагностики приймається індивідуально.
Коли призначають пренатальну діагностику
Пренатальна діагностика призначається в рамках стандартного скринінгу або за наявності факторів, що вимагають більш детальної оцінки. Ключовий принцип — індивідуальний підхід і медична доцільність з урахуванням клінічної ситуації та результатів первинних обстежень. Базові методи пренатальної діагностики рекомендовані всім вагітним у рамках стандартного спостереження:
- ультразвукові скринінги І та ІІ триместру;
- біохімічні аналізи крові;
- розрахунок індивідуального ризику хромосомних аномалій.
Це профілактичний етап, який об'єктивно оцінює розвиток плода.
Вік матері від 35 років вважається фактором підвищеного ризику хромосомних порушень. Це не означає наявності патології, але збільшується статистична ймовірність аномалій, частіше рекомендується розширена оцінка ризиків, може бути запропонована консультація лікаря-генетика та додаткові методи обстеження (наприклад, НІПТ або інвазивна діагностика за показаннями).
Якщо комбінований скринінг показує підвищений індивідуальний ризик, лікар рекомендує повторне уточнювальне дослідження, неінвазивний пренатальний тест, за потреби — інвазивну діагностику (наприклад, амніоцентез). Скринінг не є діагнозом, але підставою для подальшого уточнення.
Розширена пренатальна діагностика показана, якщо:
- у сім'ї є випадки генетичних захворювань;
- в одного з батьків виявлено хромосомну перебудову;
- попередня дитина має важкі вроджені аномалії;
- підвищений ризик за результатами скринінгу;
- ускладнення під час поточної вагітності;
- вік матері старше 35 років;
- повторні викидні в анамнезі;
- завмерла вагітність у минулому.
Генетичний скринінг вагітності дозволяє коректно інтерпретувати результати обстежень, вибрати оптимальну стратегію подальших дій без надмірної тривожності. У таких ситуаціях консультація лікаря-генетика допомагає оцінити реальний ризик та визначити оптимальний обсяг обстежень.
Цитата експерта: «Пренатальний скринінг — це не пошук патології, але об'єктивна оцінка розвитку плода. У більшості випадків результати підтверджують нормальний перебіг вагітності та знижують тривожність пацієнтки» — лікар УЗД-діагностики.
Як відбувається обстеження
Пренатальна діагностика проводиться поетапно. Алгоритм побудований так, щоб спочатку отримати максимально інформативні та безпечні відомості, а потім за потреби перейти до уточнювальних методів. Обстеження триває амбулаторно, не потребує госпіталізації, має таку послідовність етапів:
- Консультація акушера-гінеколога та уточнення терміну вагітності.
- Ультразвукове дослідження.
- Забір крові на біохімічні маркери (у рамках скринінгу).
- Визначення індивідуального ризику.
- Одержання направлення на додаткові тести (у разі показань).
Під час УЗД оцінюється товщина комірцевого простору, стан серця та великих судин, формування органів, хребта і кінцівок, обсяг навколоплідних вод, стан плаценти. Процедура безболісна, триває в середньому 15-30 хвилин, не вимагає спеціальної підготовки (за винятком ранніх термінів, коли рекомендується помірне наповнення сечового міхура).
Після УЗД (зазвичай того ж дня) виконується забір венозної крові з наступним визначенням показань біохімічних маркерів вагітності — речовин, концентрація яких використовується для розрахунку ймовірності хромосомних аномалій та деяких ускладнень. Процедура триває кілька хвилин, не вимагає анестезії, виконується натще або за рекомендацією лабораторії.
Якщо призначено НІПТ, також проводять забір венозної крові, але аналіз відбувається за іншою технологією (досліджується вільна ДНК плода). Терміни отримання результатів залежать від виду дослідження: біохімічний скринінг потребує 1-3 робочі дні, індивідуальна оцінка ризиків — після отримання всіх даних, НІПТ — у середньому 5-10 робочих днів, інвазивні методи (за призначенням) — від декількох днів до 2 тижнів залежно від типу аналізу. За наслідками лікар проводить роз'яснювальну консультацію, формує подальший план спостереження.
Значення результатів для ведення вагітності
Скринінгові тести показують можливість, але не наявність патології. Ризик розраховується з урахуванням анамнезу, віку пацієнтки, терміну вагітності, УЗД-показників і лабораторних маркерів. Лікар інтерпретує їх, враховуючи анамнез, дані поточного огляду. Навіть у разі підвищеного ризику здебільшого діагноз не підтверджується. За наявності відхилень чи показників, що виходять за межі норми, необхідна додаткова консультація спеціаліста, який призначає:
- повторне експертне УЗД;
- неінвазивний пренатальний тест (НІПТ);
- консультацію лікаря-генетика;
- за показаннями — уточнювальну діагностику (наприклад, амніоцентез).
Залежно від результатів рекомендується стандартне динамічне спостереження, частіший УЗД-контроль, корекція призначень для виявлення ускладнень. План ведення вагітності розробляється індивідуально. Результати діагностики дозволяють об'єктивно оцінити стан плода, вибрати оптимальну стратегію розродження, підготувати неонатологічну команду за наявності особливостей розвитку. Медичний супровід вагітності завжди ґрунтується на показаннях та поінформованій згоді пацієнтки.
Переваги пренатальної діагностики у медичному центрі «Мати та дитина»
Спеціалісти МЦ «Мати та дитина» виконують повний спектр пренатальних обстежень у рамках спостереження вагітності та генетичної діагностики. Основні переваги такого підходу:
- Сучасне УЗД-обладнання та методи. Застосування актуальних технологій візуалізації (зокрема 3D/4D-УЗД) і лабораторних досліджень забезпечує високу інформативність обстежень на різних термінах вагітності.
- Досвід і кваліфікація фахівців. У центрі працюють професійні УЗД-діагности, акушери-гінекологи, генетики, які супроводжують обстеження, інтерпретуючи результати з урахуванням усіх медичних факторів.
- Комплексний супровід. Пренатальна діагностика проводиться як частина комплексу програм для ведення вагітності, до складу якого входить попередня консультація, планові скринінги, призначення додаткових методів (за показаннями), обговорення результатів, подальша тактика.
- Уважне ставлення до пацієнтів і професіоналізм, про що свідчать численні відгуки пацієнток.
Пренатальна діагностика у центрі орієнтована на високу якість медичної допомоги, всебічний супровід, персональну увагу до кожної вагітної жінки.














































Вiдгуки