У Львові медичні центри, зокрема мережа «Мати та дитина», забезпечують повний цикл допомоги. Вона включає діагностику дисплазії шийки матки, лікування та подальший контроль після нього. Пацієнтки отримують доступ до сучасних методів обстеження та терапії в одному місці. Такий підхід мінімізує затримки у лікуванні та підвищує його ефективність. Команда лікарів складається з досвідчених фахівців у галузі гінекології та репродуктології. Це гарантує високий рівень безпеки та прогнозованість результатів.
Ступені дисплазії шийки матки — чим вони відрізняються
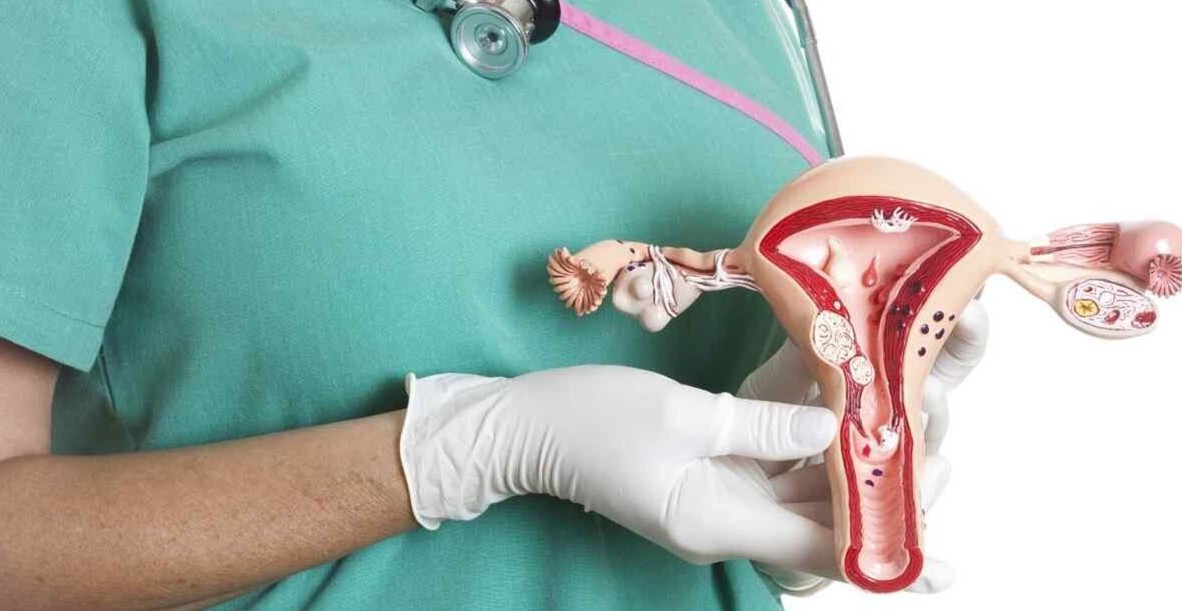
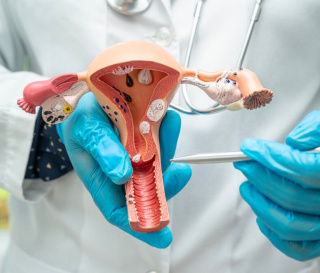
Дисплазія шийки матки класифікується за ступенем ураження епітелію. Виділяють три основні стадії: CIN I, CIN II та CIN III. Вони відрізняються глибиною проникнення атипових клітин у тканини. Чим вищий ступінь, тим більша площа ураження. Це безпосередньо впливає на тактику лікування. Класифікація є базою для клінічних рішень.
При CIN I ураження обмежується нижньою третиною епітелію. У більшості випадків можливий спонтанний регрес без активного втручання. Це пов’язано з ефективною імунною відповіддю організму. Саме тому часто застосовується динамічне спостереження. Важливу роль відіграє регулярний ПАП-тест і кольпоскопія. Контроль дозволяє своєчасно виявити прогресування.
CIN II та CIN III характеризуються глибшими змінами. У цих випадках атипові клітини займають до двох третин або всю товщу епітелію. Ризик переходу дисплазії в рак суттєво зростає. Без лікування можливе формування карциноми in situ. Це вже проміжний стан перед інвазивним раком. Тому активне лікування є обов’язковим.
Важливо розуміти, що точний ступінь дисплазії визначається лише після обстеження. Біопсія при дисплазії дозволяє провести гістологічне дослідження тканин. Саме гістологія є «золотим стандартом» діагностики. Вона підтверджує наявність та глибину ураження. Це критично для вибору методу лікування. Без цього етапу неможливо сформувати ефективну тактику.
Причини та фактори ризику розвитку дисплазії шийки матки
Основною причиною розвитку дисплазії є ВПЛ високого онкогенного ризику. Цей вірус інтегрується в клітини епітелію та змінює їх структуру. Внаслідок цього з’являються атипові клітини. Найнебезпечнішими є типи 16, 18, 31 та 33 – вони асоціюються з високим ризиком онкопроцесу. Їх виявлення є важливим етапом обстеження. Існує низка факторів, які підвищують ризик розвитку дисплазії:
- тривале носійство папіломавірусу;
- зниження імунітету;
- куріння;
- ранній початок статевого життя;
- часта зміна статевих партнерів.
Ці фактори не є прямою причиною, але суттєво впливають на перебіг захворювання. Вони створюють умови для персистенції вірусу та розвитку патології.
У більшості жінок організм самостійно елімінує вірус протягом 1-2 років. Це відбувається завдяки ефективній імунній відповіді. Однак при її зниженні вірус зберігається в організмі. Саме тоді виникають передракові зміни. Важливо розуміти, що дисплазія не розвивається миттєво. Це поступовий процес, який можна контролювати.
Регулярний гінекологічний скринінг є основою профілактики. Він дозволяє виявити симптоми дисплазії шийки матки ще до появи клінічних проявів. У більшості випадків захворювання протікає безсимптомно. Саме тому важливо не ігнорувати профілактичні огляди. Раннє виявлення значно підвищує ефективність лікування. Це ключ до збереження репродуктивного здоров’я.
Діагностика дисплазії шийки матки в нашій клініці
Сучасна діагностика базується на комплексному підході. Вона включає цитологічні, молекулярні та інструментальні методи. Основою є ПАП-тест, який дозволяє виявити атипові клітини. Додатково проводиться ВПЛ-тестування для визначення типу вірусу. Це допомагає оцінити онкогенний ризик. Комплексна оцінка забезпечує точність діагнозу. Алгоритм обстеження включає:
- ПАП-тест;
- ВПЛ-тест;
- кольпоскопія;
- прицільна біопсія;
- гістологічне дослідження.
Цей підхід відповідає міжнародним стандартам. Він дозволяє точно визначити стадію захворювання та ризики.
Кольпоскопія є важливим інструментом візуалізації. Вона дозволяє виявити зміни, які не видно при звичайному огляді. Лікар оцінює структуру епітелію під збільшенням. Це дає змогу визначити ділянки для біопсії. Процедура є безпечною та інформативною. Вона широко використовується в сучасній гінекології.
Медичний центр забезпечує повний цикл діагностики в одному місці. Це значно спрощує процес для пацієнтки. Діагностика дисплазії шийки матки у Львові проводиться з використанням сучасного обладнання. Це підвищує точність результатів. Лікарі мають великий досвід у веденні таких випадків. Це гарантує якісну медичну допомогу.
Методи лікування дисплазії шийки матки
Лікування дисплазії шийки матки у Львові базується на сучасних хірургічних та консервативних методах. Основною метою є видалення атипових клітин. Це дозволяє запобігти розвитку раку. Вибір методу залежить від ступеня ураження. Також враховуються репродуктивні плани пацієнтки. Індивідуальний підхід є ключовим принципом. Серед основних методів:
- петлева ексцизія (LEEP/LLETZ);
- конізація;
- лазерне лікування;
- радіохвильове лікування.
Кожен метод має свої показання та переваги. Вибір здійснюється після повної діагностики.
Петлева ексцизія дозволяє точно видалити уражену ділянку. Конізація застосовується при глибших ураженнях. Лазерне та радіохвильове лікування забезпечують мінімальну травматизацію. Це особливо важливо для жінок репродуктивного віку. Такі методи сприяють швидкому відновленню. Вони широко використовуються в сучасній практиці.
При CIN I можливе динамічне спостереження без втручання. Це актуально за відсутності прогресування. Важливо регулярно проходити контроль після лікування. Повторна кольпоскопія після лікування дозволяє оцінити ефективність терапії. Також проводиться ВПЛ-тест після лікування. Це допомагає контролювати ризики рецидиву.
Як зазначають лікарі медцентру «Мати та дитина», дисплазія — це стан, який у більшості випадків піддається повному контролю за умови своєчасної діагностики. Наше завдання — не лише усунути патологію, а й зберегти репродуктивний потенціал жінки.
Лікування дисплазії при плануванні вагітності
Лікування дисплазії шийки матки при плануванні вагітності потребує особливої уваги. Основне завдання — мінімізувати вплив на шийку матки. Це важливо для збереження її функціональності. Лікар обирає найбільш щадні методи, які дозволяють зберегти репродуктивне здоров’я. Індивідуальний підхід є обов’язковим.
Конізація та ексцизія виконуються в мінімальному обсязі. Це дозволяє уникнути ускладнень під час вагітності. Важливо зберегти анатомічну цілісність шийки матки. Це впливає на здатність виношування. Сучасні методи дозволяють досягти цього. Вони є безпечними та ефективними.
Рекомендований період очікування після лікування становить 3-6 місяців. Це необхідно для повного відновлення тканин. Лише після цього можна планувати вагітність. Такий підхід знижує ризики ускладнень, він відповідає міжнародним рекомендаціям. Контроль лікаря є обов’язковим.
Після лікування вагітність і пологи можливі.
Однак вони потребують ретельного спостереження. Важливо враховувати вплив на репродуктивне здоров'я. Регулярні огляди допомагають контролювати стан. Це забезпечує безпечний перебіг вагітності. Сучасна медицина дозволяє досягти позитивного результату.
| Послуга | Що включає | Особливості |
|---|
| Консультація | Огляд, анамнез | Первинна оцінка |
| Діагностика | ПАП-тест, ВПЛ, кольпоскопія | Визначення стадії |
| Біопсія | Забір тканини | Точний діагноз |
| Лікування | Хірургічні методи | Індивідуальний підхід |
| Контроль | Повторні обстеження | Профілактика рецидиву |












































Вiдгуки